Ce qu’il faut retenir : la distinction entre gynécomastie glandulaire et adipomastie graisseuse détermine le protocole thérapeutique. Si la liposuccion résorbe l’excès graisseux, seule l’exérèse chirurgicale élimine la glande de manière définitive. Un diagnostic médical précis, validé par échographie, s’avère donc indispensable pour orienter le patient vers la bonne intervention et valider une éventuelle prise en charge.
Une poitrine masculine proéminente engendre souvent des complexes, mais comment trancher face au dilemme gynecomastie / adipomastie pour agir efficacement ? Identifier l’origine tissulaire du volume, qu’il soit graisseux ou glandulaire, permet d’orienter le patient vers la stratégie thérapeutique la plus adaptée. Vous découvrirez à travers ce guide les critères de différenciation clinique et les options chirurgicales concrètes pour éliminer définitivement cet excédent pectoral.
- Gynécomastie ou adipomastie : le diagnostic fait toute la différence
- Derrière la « poitrine d’homme » : identifier la cause pour mieux agir
- Les solutions chirurgicales : une réponse directe et définitive
- Alternatives et prise en charge : les autres cartes sur la table
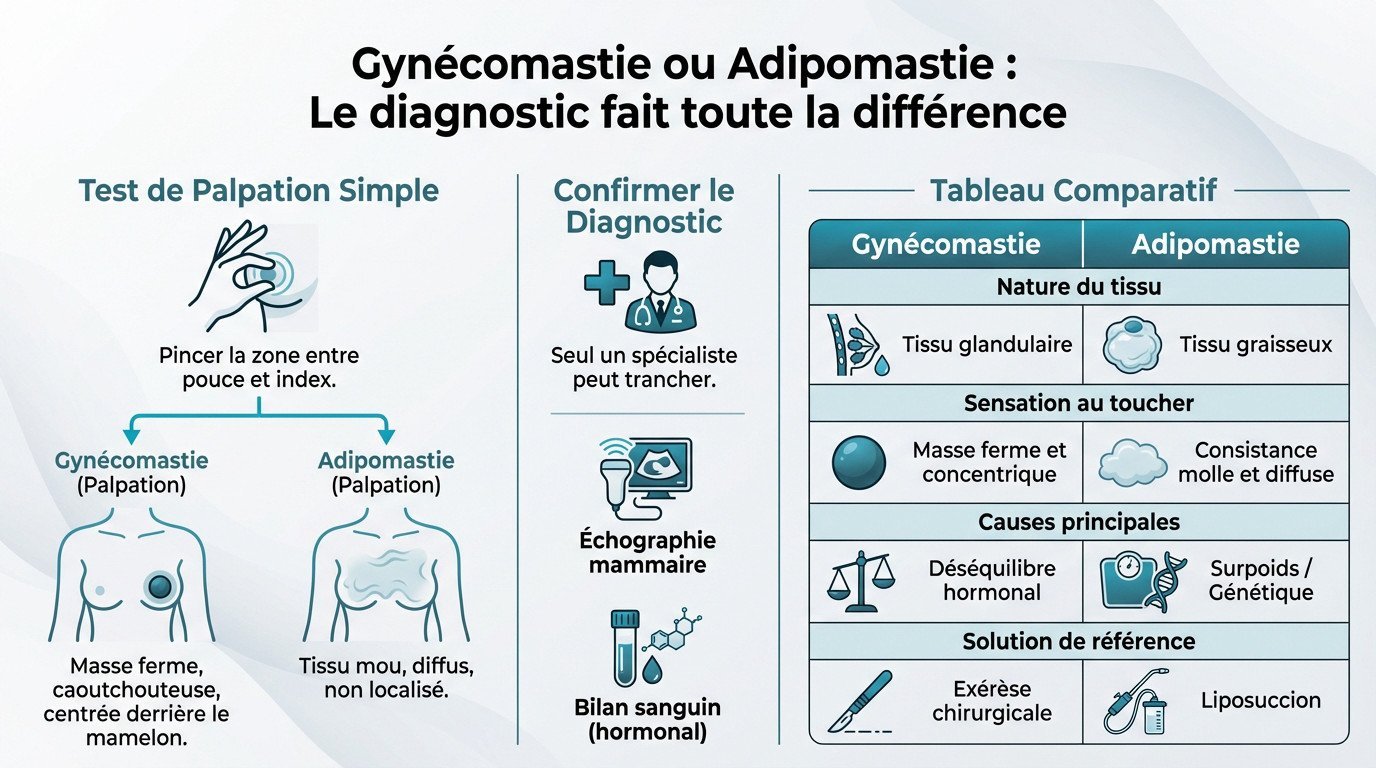
Gynécomastie ou adipomastie : le diagnostic fait toute la différence
Vous pensez avoir de la poitrine, mais savez-vous ce qu’il y a dessous ? Distinguer la glande de la graisse est impératif, car le traitement pour s’en débarrasser est radicalement opposé.
Le test simple de la palpation pour s’orienter
La confusion est fréquente, mais la différence biologique est nette. On oppose ici un tissu glandulaire ferme à un simple stockage graisseux.
Faites le test : pincez la zone entre le pouce et l’index. Si vous sentez une masse ferme, caoutchouteuse et centrée derrière le mamelon, c’est probablement une gynécomastie glandulaire.
À l’inverse, si le tissu est mou, diffus et non localisé, c’est typique de l’adipomastie, un simple amas graisseux.
Confirmer le diagnostic : l’étape indispensable du spécialiste
Toutefois, la palpation reste indicative. Seul un médecin ou un chirurgien spécialiste peut trancher définitivement le diagnostic.
Il prescrira une échographie mammaire pour visualiser la nature des tissus (glande ou graisse) et un bilan sanguin.
Ce bilan hormonal permet de rechercher un éventuel déséquilibre à l’origine du problème.
Ce tableau synthétique résume les différences fondamentales pour vous aider à comprendre vos options de traitement :
| Critères | Gynécomastie | Adipomastie |
|---|---|---|
| Nature du tissu | Tissu glandulaire | Tissu graisseux |
| Sensation au toucher | Masse ferme et concentrique | Consistance molle et diffuse |
| Causes principales | Déséquilibre hormonal | Surpoids / Génétique |
| Solution de référence | Exérèse chirurgicale | Liposuccion |
Derrière la « poitrine d’homme » : identifier la cause pour mieux agir
Une fois la nature du tissu identifiée, la question suivante s’impose : pourquoi est-ce là ? Comprendre l’origine exacte est la clé pour choisir le bon traitement.
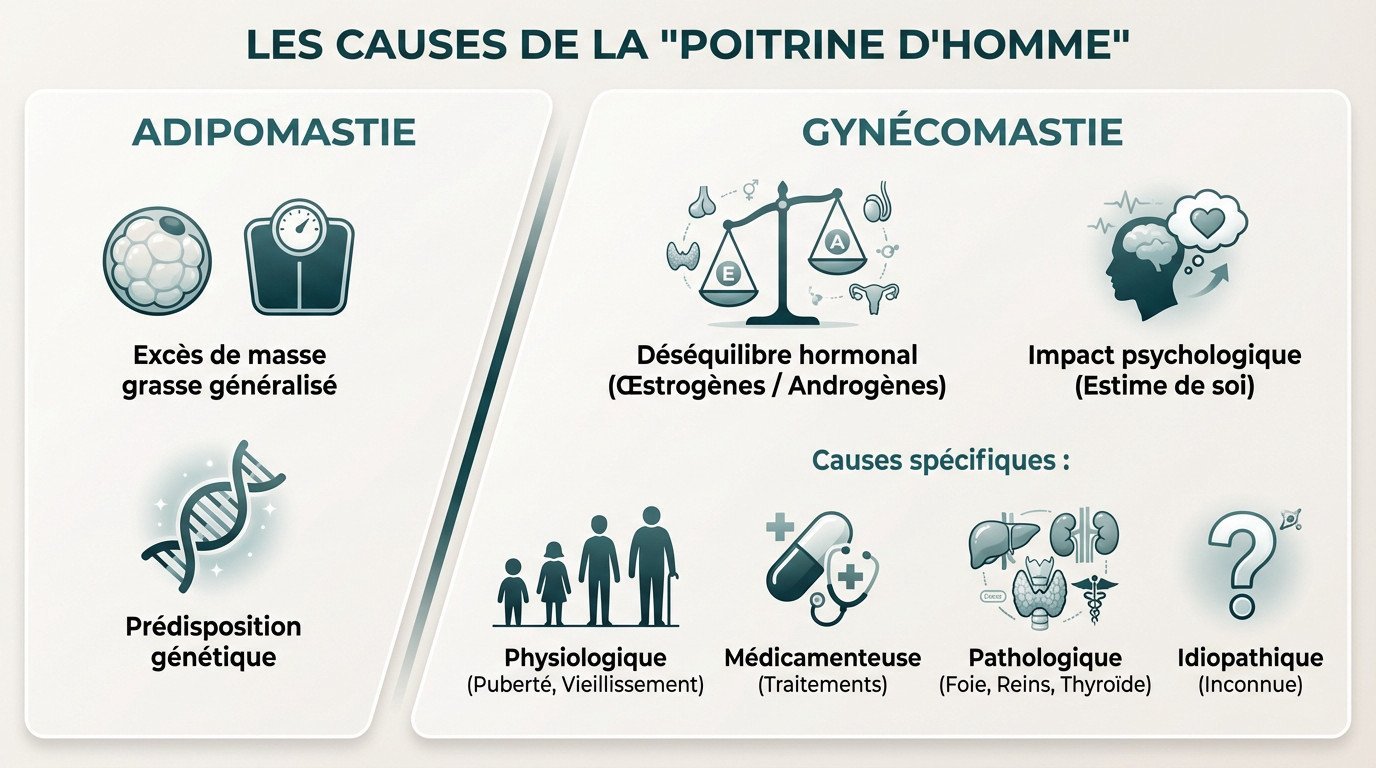
Les origines de l’adipomastie : une affaire de poids et de génétique
Pour l’adipomastie, c’est souvent simple. Elle résulte presque toujours d’un excès de masse grasse généralisé. Le corps stocke le surplus lipidique directement sur les pectoraux.
La génétique joue aussi un rôle. Certains hommes ont une prédisposition à stocker la graisse à cet endroit précis, même sans être en surpoids massif.
La gynécomastie : quand les hormones s’en mêlent
La vraie gynécomastie naît d’un déséquilibre hormonal où les œstrogènes dominent les androgènes, stimulant la croissance de la glande.
La gêne esthétique et psychologique est souvent le véritable moteur de la consultation, bien plus que la douleur physique, impactant profondément l’estime de soi au quotidien.
Les déclencheurs de ce dérèglement sont multiples :
- Causes physiologiques : pics naturels à la puberté ou chez l’homme vieillissant.
- Cause médicamenteuse : les médicaments sont une cause fréquente de perturbation.
- Cause pathologique : liée à une maladie (foie, reins, thyroïde).
- Cause idiopathique : quand aucune cause n’est retrouvée.
Les solutions chirurgicales : une réponse directe et définitive
La liposuccion : l’arme de choix contre l’adipomastie
Contre l’adipomastie pure, la liposuccion s’impose comme le traitement de référence incontesté. Le principe est mécanique : le chirurgien vient aspirer les cellules graisseuses excédentaires via de fines canules. C’est une approche ciblée qui vide le volume thoracique. L’intervention est rapide et traite la surcharge graisseuse immédiatement.
Le résultat obtenu est techniquement définitif sur la zone traitée. Une fois éliminés, les adipocytes retirés ne se régénèrent pas, ce qui sécurise l’avenir esthétique du patient. La récidive est donc très faible.
Le port d’un gilet de contention post-opératoire est requis ensuite. Il aide la peau à se redraper.
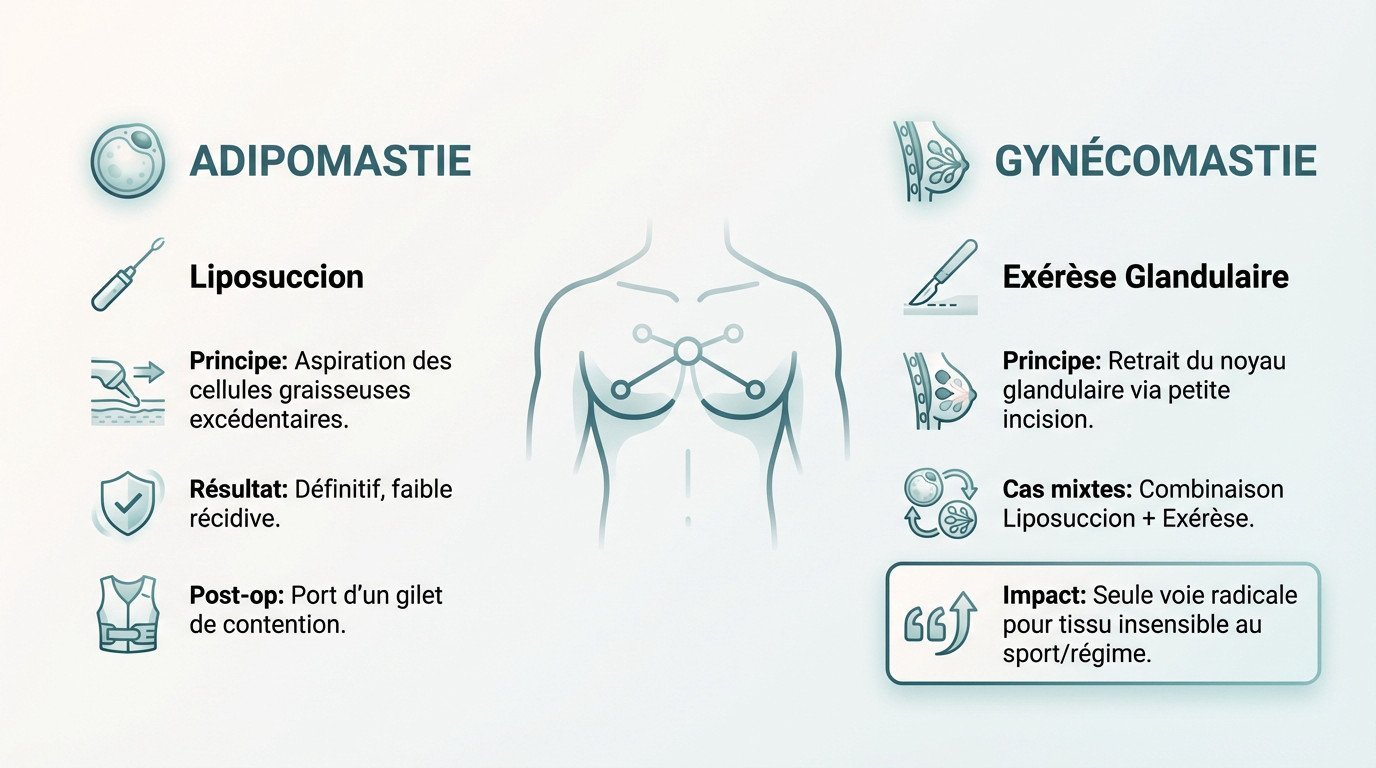
L’exérèse glandulaire : la seule option pour la vraie gynécomastie
Si le diagnostic confirme un problème glandulaire, la liposuccion seule ne suffit pas. Elle n’aspire pas le tissu ferme et fibreux. Il faut retirer la glande mammaire pour aplanir le torse.
Cette intervention spécifique se nomme exérèse glandulaire. Elle passe par une petite incision, souvent cachée dans le pourtour de l’aréole, pour retirer le noyau glandulaire. Pour les cas fréquents de gynécomastie mixte, le chirurgien combine les deux techniques. Cela permet de traiter le volume et la forme.
Pour une gynécomastie glandulaire avérée, la chirurgie reste la seule voie pour un résultat radical, en retirant le tissu qui ne répond ni au sport ni aux régimes.
Alternatives et prise en charge : les autres cartes sur la table
Mais la chirurgie n’est pas toujours la seule option, ni la première à envisager. Et la question du coût est évidemment centrale dans la décision.
Les options non chirurgicales et leurs limites
Avant de penser au bloc opératoire, certaines alternatives existent. Attention toutefois, leur champ d’action reste physiquement limité à la nature du tissu.
Voici ce qu’il faut savoir pour éviter les déconvenues :
- Sport et régime : Efficace uniquement sur la composante graisseuse (adipomastie), mais sans effet sur la glande.
- Cryolipolyse : Une option pour réduire les petits amas graisseux par le froid, mais inefficace sur la gynécomastie glandulaire.
- Traitements médicamenteux : Peuvent être tentés dans les phases précoces de la gynécomastie pubertaire, mais leur efficacité est très aléatoire chez l’adulte.
Remboursement par la sécurité sociale : la grande question
Clarifions un point financier immédiat. L’adipomastie est considérée par l’administration comme une intervention purement esthétique. Elle n’est donc jamais remboursée par la Sécurité Sociale, ce qui signifie que vous devrez assumer la totalité de la facture.
En revanche, une vraie gynécomastie change la donne. Si les examens confirment cette prolifération bénigne et qu’elle entraîne une gêne psychologique notable, cela peut ouvrir droit à une prise en charge partielle. Le diagnostic initial est donc déterminant pour le portefeuille.
Différencier la gynécomastie de l’adipomastie constitue la première étape vers une prise en charge adaptée. Si l’hygiène de vie suffit parfois pour la graisse, la chirurgie reste souvent la seule réponse définitive pour la glande. Une consultation médicale permet de poser le bon diagnostic et d’orienter vers la solution appropriée, qu’elle soit esthétique ou thérapeutique.
FAQ
La distinction réside exclusivement dans la nature du tissu responsable. La gynécomastie correspond à une hypertrophie de la glande mammaire, souvent liée à un déséquilibre hormonal, et se manifeste par une masse ferme. L’adipomastie, quant à elle, est constituée uniquement d’un amas graisseux (tissu adipeux) localisé sur les pectoraux, présentant une consistance molle et diffuse.
Le test de la palpation offre une première orientation diagnostique. Si, en pinçant la zone derrière le mamelon, on ne sent aucune masse dure mais plutôt une épaisseur souple et homogène, il s’agit probablement d’une adipomastie. À l’inverse, la présence d’un noyau dur, caoutchouteux et sensible sous l’aréole évoque une gynécomastie glandulaire. Toutefois, seul un examen médical complété par une échographie mammaire permet de confirmer le diagnostic avec certitude.
L’adipomastie est principalement la conséquence d’un excès de masse grasse généralisé, souvent lié à un surpoids ou à une obésité. Elle peut également persister après une perte de poids importante, sous forme de graisse résiduelle. La génétique joue aussi un rôle prépondérant, prédisposant certains hommes à stocker naturellement les graisses au niveau du torse.
La perte de poids s’avère efficace uniquement dans le cas d’une adipomastie, car la réduction de la masse grasse corporelle peut diminuer le volume des seins. En revanche, si l’hypertrophie est glandulaire (gynécomastie), le régime et le sport n’auront aucun impact sur la taille de la glande, qui ne peut être réduite par des mesures hygiéno-diététiques.
Lorsque le sport et l’alimentation ne suffisent pas à éliminer l’amas graisseux pectoral, la liposuccion (ou lipoaspiration) demeure le traitement chirurgical de référence. Cette intervention permet d’aspirer les adipocytes de manière définitive. Pour des excès graisseux très modérés, des techniques non invasives comme la cryolipolyse peuvent parfois être envisagées.Ajouter une image
Le traitement de l’adipomastie est considéré comme une intervention de chirurgie esthétique et ne bénéficie donc d’aucune prise en charge par la Sécurité Sociale, contrairement à la gynécomastie glandulaire avérée. Les tarifs sont variables selon les praticiens et les frais de clinique, débutant généralement aux alentours de 3850 euros.
